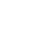LE LESIONI MUSCOLO TENDINEE
Che cosa è
Le lesioni di muscoli e tendini, come di altre strutture corporee, generano dolore poiché secondarie ad un danno dei tessuti. Il soggetto percepisce un malessere profondo, descritto come un dolore sordo difficile da localizzare.
I muscoli sono in grado di compiere tre diversi tipi di contrazione: concentrica, eccentrica ed isometrica. Tra questi, la contrazione eccentrica è il meccanismo principale delle lesioni muscolari. La lesione è più frequente quando il muscolo è in una condizione di estensione tra il 15% e il 75% della sua lunghezza a riposo. Questo è possibile perché durante questa particolare azione è richiesta un’energia maggiore rispetto alle contrazioni isometriche o concentriche. Il muscolo va incontro ad un fenomeno di “overstretching” e vengono interessate le fibre a contrazione rapida, più suscettibili di danno.
Chi ne è colpito
Gli sportivi sono colpiti fino al 55% dei casi. Un allenamento impegnativo o l’esecuzione di un nuovo esercizio che trova il soggetto muscolarmente impreparato sono la principale causa.
La prima conference italiana sulle lesioni muscolari nel 2017 a cui ho partecipato, ha definito il problema come la “perdita della funzionalità muscolare causata dal danno delle strutture anatomiche o dei siti anatomici predisposti a trasmettere la forza”.
Un terzo delle lesioni muscolari interessa i calciatori, che pertanto risultano come la categoria sportiva più a rischio. Si è stimato che in una stagione sportiva, la percentuale di calciatori infortunati è compresa tra il 65 e 91%. Un calciatore ha un rischio di incorrere in un infortunio superiore di circa 1000 volte rispetto un lavoratore industriale.
I fattori di rischio individuali che possono facilitare questa condizione sono le pregresse lesioni, un’età avanzata, spiccata flessibilità delle articolazioni e conformazioni corporee tipiche. A questi si aggiungono i cosiddetti fattori estrinseci, non dipendenti direttamente dal soggetto come allenamenti impegnativi, esecuzione di nuovi esercizi o veri e propri traumi diretti.
Come si manifesta
Le lesioni dei muscoli e tendini possono presentarsi in modo differente, anche se, senza dubbio il dolore è il sintomo dominante, a cui si aggiunge l’impotenza funzionale.
Negli ultimi anni si è osservato un aumento dell’incidenza delle lesioni muscolari nonostante l’introduzione di protocolli preventivi.
Si riconoscono lesioni indirette con un’incidenza del 31-41% nei calciatori e lesioni dirette nel 16-18% dei casi.
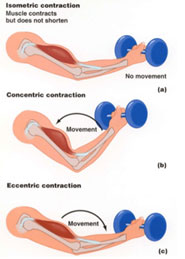
Le lesioni si presentano con diverse forme cliniche, ad esempio i DOMS (dolori muscolari tardivi), sono lesioni sub-strutturali che causano conseguenze funzionali.
Il soggetto non ricorda l’evento lesivo, il dolore appare entro le 24-48 ore, colpisce entrambi gli arti e si presenta anche a riposo.
È fondamentale per il medico ricercare tutti i fattori di rischio di una lesione muscolare. Grazie all’ausilio della Anamnesi, il medico dialoga con il paziente ed indaga sulla sua storia clinica remota e presente. Si cercano elementi specifici come il tipo di sport, trauma subito, il movimento che si è eseguito durante la lesione e le sensazioni immediatamente successive all’evento.
Solo successivamente si esamina il paziente.
È fondamentale l’approccio clinico, il medico deve toccare il paziente alla ricerca dell’ematoma e dell’ecchimosi, deve valutare l’intensità del dolore provocato dalle sue manovre e l’eventuale presenza di un vero e proprio gap o retrazione.
Si chiede al paziente di effettuare i tre tipi di contrazione e si valuta la sede del danno contro resistenza. Si muove attivamente e passivamente l’articolazione interessata. Dall’insieme dei test eseguiti emerge una ipotesi diagnostica che dovrà essere convalidata o modificata.
Quali esami sono utili
In base al sospetto clinico, si sceglie la metodica strumentale più idonea a valutare il distretto anatomico e la lesione.
L’uso della radiografia convenzionale resta confinato ai casi in cui si sospetta una lesione del tessuto osseo, come ad esempio l’avulsione di una bratta ossea in sede di inserzione muscolare. L’ecografia è un esame che offre una serie di vantaggi, come la possibilità di palpare la lesione, vederla in movimento ed evacuarla in eco-guida con estrema precisione. Il principale svantaggio è la operatore-dipendenza ed il più basso potere contrastografico rispetto alla risonanza magnetica. Quest’ultimo resta l’esame di maggiore affidabilità, infatti fornisce il maggior numero di informazioni sulle lesioni dei tessuti molli. Con il suo potere di risoluzione riesce a mostrare l’edema del muscolo, sia nelle forme modeste, che nelle lesioni severe in cui il segnale può protrarsi anche per 80 giorni rischiando di evolvere in un danno irreversibile.
Come si cura
La sede della lesione è un dato imprescindibile, quanto più è prossima ai tendini, tanto peggiore è la sua prognosi. Di solito il radiologo che referta è in grado di esprimere quantitativamente la distanza tra la lesione e il tendine, tale da permettere al medico clinico di potersi esprimere in termini prognostici. A tal proposito gli addetti del settore devono confrontarsi tra loro utilizzando un linguaggio che sia il più chiaro ed univoco possibile. Questo è possibile grazie all’utilizzo delle classificazioni. Nei primi anni del ‘900, le lesioni muscolari si classificavano unicamente in base alla loro sede (sito anatomico), una metodica piuttosto semplice e poco prognostica. Grazie al progredire della scienza in toto, l’implementazione della tecnologia in medicina ha permesso di osservare più da vicino i muscoli a livello microstrutturale, così sono nate le classificazioni istologiche per severità. Si è cercato nel corso del tempo di uniformare le varie classificazioni. Un notevole passo in avanti si è fatto grazie all’imaging radiologica e alle prime classificazioni ultrasonografiche e di risonanza magnetica. Gli studiosi devono molto del loro apporto scientifico alle squadre di calcio, considerando che proprio i calciatori sono i principali pazienti.
Molti studi infatti sono stati condotti su calciatori professionisti.
Nel 2017 l’Italia entra a gran voce nel panorama scientifico con la sua prima Consensus sulle lesioni muscolari. Mette a punto una categorizzazione basata sulla riproducibilità, chiarezza tra i vari elementi, memorizzazione e descrizione semplificate ma soprattutto correlazione prognostica, il principale elemento che interessa al medico clinico: quando il paziente potrà tornare in campo?

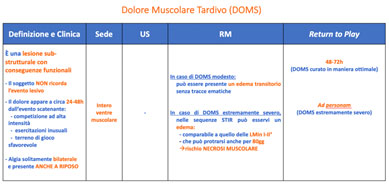
Considerando la classificazione del 2017, si riesce bene a comprendere che non esiste un unico trattamento per le lesioni muscolari, ma bensì un ampio ventaglio di possibilità che dipendono dalle piccole differenze di imaging e clinica. Ad esempio, nei casi di lesioni non strutturali come il DOMS visto precedentemente, il protocollo prevede una cura conservativa basata sulla riduzione o sospensione del carico fino alla remissione della sintomatologia, accompagnata da terapia termica, massaggio e uso della piscina (idrochinesiterapia). Generalmente l’atleta con una adeguata terapia può tornare alla sua attività sportiva in 48-72 ore nelle forme lievi, richiedere tempi più lunghi di trattamento e fisioterapia nelle forme severe.
Diverso è invece il trattamento di una lesione strutturale, in cui si inizia (FASE 1) con un trattamento moderatamente invasivo come il drenaggio dell’ematoma in eco-guida, insieme al protocollo R.I.C.E. (riposo, ghiaccio, compressione, elevazione), utilizzo di ortesi di protezione e antinfiammatori. Nella FASE 2, si possono iniziare chinesiterapie con esercitazioni muscolari adeguate. Nella FASE 3 si eseguono ulteriori protocolli chinesioterapici, prediligendo contrazioni eccentriche. Successivamente il medico grazie ad una serie di parametri clinico radiografici che gli hanno permesso di comprendere il passaggio tra le singole fasi, potrà riammettere l’atleta allo sport.
L’intervento
L’intervento chirurgico, fortunatamente, è limitato ai rari casi di lesione strutturale di alto grado.
Quando l’evento traumatico genera una lesione che risponde a caratteristiche clinico-strumentali specifiche, come marcata retrazione muscolare, ematoma diffuso, avulsione di bratta ossea, distacco tendineo ed altri, il trattamento chirurgico è indicato.
Il paziente generalmente viene inserito in prericovero, dove vengono eseguiti esami di I livello come elettrocardiogramma, esami del sangue e radiografia del torace.
Se necessari vengono eseguiti anche esami strumentali di II livello come TAC o RMN.
L’anestesista visita il paziente prima della procedura. In questa fase l’equipe completa composta dal chirurgo e dall’anestesista spiega i rischi correlati alla procedura, i tempi necessari per le singole fasi e il successivo periodo postoperatorio.
Come ogni procedura chirurgica, l’intervento non è scevro da complicanze infettive, emorragiche o tromboemboliche, tra le maggiori.
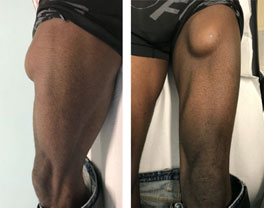
Nel caso di una marcata retrazione muscolare, l’intervento consiste in una procedura definita “tenorrafia” o sutura del tendine. Per via chirurgica si giunge sul focolaio di lesione, si reperta la lesione, la si mobilizza dai tessuti circostanti e tramite appositi strumenti, la si riporta nella sua posizione originale.
Intra-operatoriamente si valuta la stabilità del tendine suturato.
Si sutura per strati avendo cura di detergere con disinfettanti.
Solitamente al paziente viene dimesso con l’arto operato in ortesi o valva gessata.
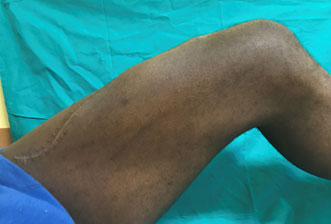
9 settimane post-intervento
Dopo l’intervento
Il paziente dimesso in ortesi e osserva scrupolosamente i consigli terapeutici indicati nella lettera di dimissione.
Generalmente all’arto operato è concesso un movimento passivo entro un range prestabilito, un divieto di carico con terapia antitromboembolica ed un controllo a 30 giorni.
Si segue l’evoluzione della guarigione della lesione con intervalli ambulatoriali regolari che guideranno il chirurgo verso indicazioni fisioterapiche adeguate, di volta in volta migliorative verso il recupero della normale funzionalità dell’arto.
Come si è potuto notare, l’argomento è estremamente complesso e come tale deve essere approcciato dal professionista con competenza e disciplina.